Questão número 679800
Certa idosa de 70 anos de idade é levada ao consultório médico por familiares, com relato de dor no peito há oito horas. Quanto a comorbidades, ela apresenta hipertensão arterial sistêmica e insuficiência cardíaca. Estava em casa assistindo à televisão quando sentiu uma dor súbita no peito, de moderada intensidade, que piora com a inspiração profunda, irradiando para o dorso, em queimação e associada a palpitações e a falta de ar importante, mesmo em repouso. Nega náuseas e sudorese. Não melhora após tomar dipirona. A dor continua da mesma forma, mas o que levou os familiares a procurarem atendimento foi a piora da falta de ar. Faz uso de losartana, atenolol, espironolactona, AAS e sinvastatina. Nega etilismo e informa que tinha o hábito de tabagismo, mas parou há mais de 10 anos. Tem histórico anterior de cirurgia de artroplastia de quadril há mais de um ano. Tem ficado muito tempo em repouso, assistindo à TV, principalmente depois da pandemia de Covid-19. Ao exame físico, constatam-se PA = 89 mmHg x 59 mmHg, FC = 125 bpm, FR = 27 ipm e SatO2 = 89% em ar ambiente. A paciente está afebril, em estado geral regular, lúcida, orientada e comunicativa. As auscultas pulmonar e cardíaca mostram-se sem alterações. Observam-se abdome inocente, membros inferiores com cacifo + discreto e simétrico, panturrilhas livres e pulsos preservados. A paciente realiza o eletrocardiograma e a tomografia de tórax, conforme representado nas imagens a seguir.
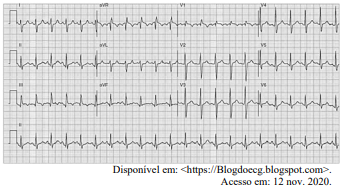
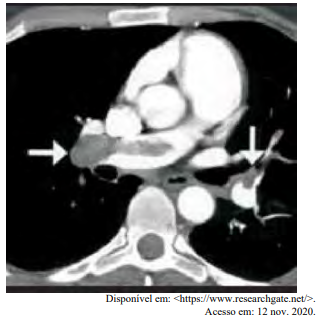
Com base nesse caso clínico, nos exames representados nas imagens e nos conhecimentos médicos correlatos, julgue o item a seguir.
Sabe-se que a maioria dos êmbolos pulmonares têm origem nos membros inferiores. Ao examinar a paciente, não foi observado empastamento nos membros inferiores. Pode-se, então, concluir que a hipótese diagnóstica de TEP seja pouco provável.


