Questões de Medicina do ano 2012
Lista completa de Questões de Medicina do ano 2012 para resolução totalmente grátis. Selecione os assuntos no filtro de questões e comece a resolver exercícios.
Leia o caso clínico a seguir para responder às questões 41 e 42.
Maria é uma senhora de 60 anos em acompanhamento no ambulatório de cardiologia de um hospital universitário devido à angina estável. É hipertensa e dislipidêmica, tem carga tabágica de 30 maços-ano e faz uso de ácido acetilsalicílico 100 mg/dia, clopidogrel 75 mg/dia, atenolol 100 mg/dia, losartana 100 mg/dia e sinvastatina 40 mg/dia. O exame físico é normal, exceto por amputação do hálux direito quando foi atropelada na infância. O índice de massa corporal é de 31 kg/m², a pressão arterial está em 112 x 68 mmHg e a frequência cardíaca em 60 bpm.Oeletrocardiograma de repouso está normal. Exames laboratoriais mostram glicose 80 mg/dL, uréia 55 mg/dL, creatinina 1,5 mg/dL, sódio 138 mEq/L, potássio 4,8 mEq/L, triglicerídeos 250 mg/dL, colesterol total 200 mg/dL e colesterol HDL 30 mg/dL. A paciente refere que a angina tem aparecido com maior frequência e mesmo em esforços do dia a dia, como lavar roupas e arrumar a casa.
Sobre o agravamento do quadro anginoso, das opções abaixo, a conduta mais apropriada neste momento é:
- A.
aumentar a dose de atenolol para 200 mg/dia e associar um bloqueador dos canais de cálcio com ação anti-anginosa.
- B.
associar ivabradina, de modo a obter frequência cardíaca próxima a 50 bpm, e trimetazidina, pelas suas propriedades metabólicas anti-anginosas.
- C.
solicitar cintilografia do miocárdio em repouso e estresse farmacológico para estratificação funcional. Caso o resultado indique isquemia de alto risco, encaminhar para coronariografia.
- D.
solicitar teste ergométrico. Caso o resultado indique isquemia de alto risco, encaminhar para coronariografia.
- E.
manter a medicação atual e orientar a paciente a evitar os esforços que estão provocando a dor. Caso os sintomas progridam para mínimos esforços, solicitar coronariografia.
Leia o caso clínico a seguir para responder às questões 41 e 42.
Maria é uma senhora de 60 anos em acompanhamento no ambulatório de cardiologia de um hospital universitário devido à angina estável. É hipertensa e dislipidêmica, tem carga tabágica de 30 maços-ano e faz uso de ácido acetilsalicílico 100 mg/dia, clopidogrel 75 mg/dia, atenolol 100 mg/dia, losartana 100 mg/dia e sinvastatina 40 mg/dia. O exame físico é normal, exceto por amputação do hálux direito quando foi atropelada na infância. O índice de massa corporal é de 31 kg/m², a pressão arterial está em 112 x 68 mmHg e a frequência cardíaca em 60 bpm.Oeletrocardiograma de repouso está normal. Exames laboratoriais mostram glicose 80 mg/dL, uréia 55 mg/dL, creatinina 1,5 mg/dL, sódio 138 mEq/L, potássio 4,8 mEq/L, triglicerídeos 250 mg/dL, colesterol total 200 mg/dL e colesterol HDL 30 mg/dL. A paciente refere que a angina tem aparecido com maior frequência e mesmo em esforços do dia a dia, como lavar roupas e arrumar a casa.
A respeito do tratamento da dislipidemia na doença coronariana, das opções abaixo a conduta mais apropriada neste momento é:
- A.
iniciar reposição de ácidos ômega 3, ômega 6 e flavanoides, com o objetivo de reduzir os triglicerídeos e aumentar o colesterol HDL.
- B. aumentar a dose de sinvastatina para 80 mg/dia ou trocá-la para estatinas mais potentes, como atorvastatina ou rosuvastatina, de modo a obter u m c o l e s t e r o l L D L < 1 0 0 m g / d L (idealmente < 70 mg/dL).
- C.
associar ciprofibrato 200 mg/dia com o objetivo de obter triglicerídeos < 1 5 0 mg / d L e colesterol HDL> 40 mg/dL.
- D.
iniciar colestiramina de modo a obter um colesterol LDL < 100 mg/dL (idealmente < 70 mg/dL), pois além de sua ação redutora de colesterol, também promoverá regularização do hábito intestinal e perda ponderal.
- E.
manter a dose atual de sinvastatina e associar ezetimibe 10 mg/dia; este fármaco, ao ser associado a uma estatina, traz grande benefício na redução de risco de infarto do miocárdio, doença cerebrovascular e morte por doença cardíaca.
Um senhor de 85 anos comparece à consulta relatando dois episódios de síncope nos último mês. Estes episódios ocorreram quando foi a duas sessões de um julgamento no fórum da cidade, como testemunha. O paciente refere que, ao sair de casa, apresentou sensação de visão turva, sudorese fria, náuseas, seguidas de um apagão e, quando acordou, estava sendo socorrido por outras pessoas. Aesposa, que o acompanhava nestes dois episódios, nega que tenham ocorrido abalos musculares, liberação esfincteriana ou traumatismo craniano. O paciente não tem comorbidades prévias nem faz uso de medicação diária. Trouxe eletrocardiograma e ecocardiograma, ambos normais. O cardiologista então solicitou um tilt test. Durante o exame, a compressão do seio carotídeo provocou pausa sinusal de 4,5 segundos, reproduzindo os sintomas de lipotimia. Das opções abaixo, assinale a alternativa correta.
- A.
esse paciente tem indicação de implante de marca-passo, preferencialmente o tipo DDD.
- B.
o tratamento de escolha é clínico, através do aumento da ingesta hídrica e evitando medicamentos hipotensores e diuréticos.
- C.
meias elásticas e midodrina são as melhores opções de tratamento não invasivo.
- D.
o tratamento inicial deve ser com propranolol e fludrocortisona, ajustando a dose conforme a resposta clínica.
- E.
deve ser feito um ultrassom com doppler das artérias carótidas, pois na presença de placas ateroscleróticas com estenose luminal acima de 50% há indicação de intervenção cirúrgica para melhoria dos sintomas.
Em um hospital geral de nível terciário, há na equipe de emergência dois médicos, dois enfermeiros e três técnicos de enfermagem, todos com treinamento adequado. Um paciente é admitido em parada cardiorrespiratória e a equipe instala monitorização cardíaca e oxigênio suplementar, obtém um acesso venoso periférico e inicia compressões torácicas. O ritmo identificado ao monitor é de assistolia. Um dos médicos realiza intubação orotraqueal com sucesso. A relação número de compressões/ventilação adequada neste momento é:
- A.
15:1
- B.
15:2
- C.
30:1
- D.
30:2
- E.
manter mínimo de 100 compressões por minuto e uma ventilação a cada 6 a 8 segundos, sem sincronização entre ambas.
Sobre o tema Cardiopatia Chagásica e com base na I Diretriz Latino-Americana para o Diagnóstico e Tratamento da Cardiopatia Chagásica, marque a afirmativa INCORRETA.
- A.
O mecanismo fisiopatológico mais comum é uma inflamação crônica e incessante do miocárdio, com destruição celular e fibrose extensa. A depleção neuronal, principalmente do sistema parassimpático, contribui para uma disautonomia cardíaca, que é causa importante de morbidade nestes pacientes.
- B.
A cardiopatia chagásica pode ser classificada pela sua apresentação clínica nas fases aguda e crônica. Esta última é subdividida em forma indeterminada, com disfunção ventricular e sem disfunção ventricular (usualmente denominada forma arritmogênica).
- C.
Na fase crônica da cardiopatia chagásica, os testes parasitológicos têm pouca utilidade. São indicados os testes sorológicos, sendo os mais empregados o ensaio imunoenzimático (ELISA), a imunofluorescência indireta (IFI) e a hemaglutinação indireta (HAI).
- D.
Alterações eletrocardiográficas são frequentes no paciente com cardiopatia chagásica, sendo a mais comum a combinação de bloqueio do ramo direito com hemibloqueio anterior esquerdo (> 50% dos pacientes). O Holter de 24 horas também tem papel importante, principalmente no paciente com síncope, pois a presença de taquicardia ventricular não sustentada confereum maior risco e, portanto, pior prognóstico.
- E.
Onifurtimox e o benzonidazol são os parasiticidas de escolha no tratamento da doença de Chagas. Todavia, só estão indicados na fase aguda e nos casos de contaminação acidental, onde há relação direta entre parasitemia e intensidade da inflamação miocárdica.
Um senhor de 50 anos, hipertenso e com dislipidemia, foi para consulta de risco cirúrgico para colecistectomia, devido à litíase biliar. É assintomático, tem boa capacidade funcional e está em uso de anlodipino 5 mg/dia e benazepril 20 mg/dia.Oexame físico é normal, a pressão arterial está em 124 x 78 mmHg e a frequência cardíaca em 72 bpm. Trouxe hemograma, bioquímica, hepatograma, radiografia de tórax, EAS urinário e eletrocardiograma, todos normais. Utilizando o algoritmo de Lee, baseado no índice de risco cardíaco modificado, proposto na II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia, entre as opções abaixo a conduta mais apropriada é:
- A.
iniciar clonidina e atenolol com o objetivo de atingir frequência cardíaca entre 50 a 60 bpm e pressão arterial sistólica < 120 mmHg, e só então liberar o paciente para o procedimento.
- B.
iniciar atenolol com o objetivo de atingir frequência cardíaca entre 50 a 60 bpm e só então liberar o paciente para o procedimento.
- C.
liberar o paciente para o procedimento cirúrgico.
- D.
solicitar teste ergométrico para estratificação de risco cardiovascular.
- E.
iniciar atenolol 50 mg/dia e solicitar teste ergométrico, em uso da medicação, para estratificação de risco cardiovascular.
Sobre o tema Hipertensão Arterial Sistêmica (HAS) e com base na VI Diretrizes Brasileiras de Hipertensão, marque a afirmativa INCORRETA.
- A.
A maior parte da radiação UV que alcança o planeta é UVB (comprimento de onda de 290 a 320 nm).
- B.
Os esfigmomanômetros de mercúrio estão sendo gradualmente substituídos, em razão do risco de toxicidade e contaminação ambiental. Os aparelhos de escolha são os aneroides tradicionais, uma vez que os equipamentos semiautomáticos, pelo método oscilométrico, ainda não estão validados para uso clínico.
- C.
Um paciente que apresenta, na consulta ambulatorial, média de pressão arterial de 146 x 94 mmHg e na MAPA (monitorização ambulatorial da pressão arterial) média de pressão arterial nas 24 horas de 128 x 76 mmHg é classificado como hipertenso do jaleco branco. Alguns estudos mostram que, em longo prazo, estes pacientes têm pior prognóstico que os normotensos.
- D.
Na estratificação de risco cardiovascular do paciente hipertenso, são fatores de risco adicionais: idade (homens > 55 anos e mulheres > 65 anos), diabetes melito, tabagismo, história familiar de doença cardiovascular em idade precoce e dislipidemia.
- E.
Um paciente com diagnóstico recente de HAS estágio 1 e cuja estratificação tenha classificado o seu risco cardiovascular como baixo, poderá receber tratamento não medicamentoso para a hipertensão por até 6 meses. Se, ao final deste prazo, não atingir a meta de pressão arterial (< 140 x 90 mmHg), dever-se-á associar tratamento medicamentoso.
O traçado de eletrocardiograma abaixo demonstra:
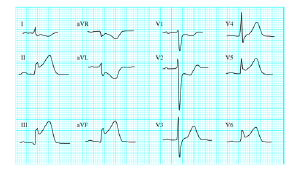
- A.
Infarto recente de parede anterior;
- B.
Infarto recente de parede anterior;
- C.
Infarto recente de parede ânteroseptal;
- D.
Infarto recente de parede inferior.
Todas as afirmações sobre manifestações clínicas compatíveis com pré-eclâmpsia (ao contrário de hipertensão crônica) numa gestante estão corretas, EXCETO:
- A.
Mulher jovem (<20 anos);
- B.
Proteinúria;
- C.
Primípara;
- D.
Pressão arterial sistólica <160mmHg;
- E.
Elevação dos níveis pressóricos a partir da quarta semana de gestação.
Todas as afirmações são indicações absolutas para a intervenção cirúrgica na endocardite infecciosa, com EXCEÇÃO de:
- A.
Etiologia fúngica;
- B.
Insuficiência cardíaca congestiva;
- C.
Vegetações observadas pelo ecocardiograma;
- D.
Bloqueio cardíaco de início recente na endocardite de valva aórtica;
- E.
Hemoculturas positivas, apesar do tratamento antibiótico adequado por duas semanas.


